La polyarthrite rhumatoïde ne touche pas que les articulations. Elle peut aussi irriter les yeux, provoquer une sécheresse tenace, une douleur vive ou une sensibilité accrue à la lumière. Repérer ces signes tôt évite des complications gênantes, parfois graves. Cet article vous aide à reconnaître les symptômes oculaires, comprendre leur origine et adopter des gestes simples pour protéger votre vision au quotidien.
💡 À retenir
- Environ 30% des patients atteints de polyarthrite rhumatoïde présentent des atteintes oculaires.
- Les symptômes oculaires incluent la sécheresse, la douleur et la sensibilité à la lumière.
- Des études montrent que la prise en charge précoce améliore significativement la qualité de vie.
Comprendre la polyarthrite rhumatoïde
La polyarthrite rhumatoïde est une maladie inflammatoire chronique qui s’attaque en priorité à la membrane des articulations. Elle évolue par poussées et peut toucher de nombreux organes, dont les yeux. Lorsque l’inflammation devient systémique, les tissus oculaires sont plus vulnérables, ce qui explique la fréquence des troubles visuels chez certaines personnes.
Les manifestations ne sont pas identiques d’un patient à l’autre. L’intensité, la durée des poussées et les zones atteintes varient. Ce profil fluctuant rend le dépistage des signes oculaires essentiel, car des symptômes discrets peuvent annoncer une complication plus sérieuse si rien n’est fait.
Définition et causes
La polyarthrite rhumatoïde est une maladie auto-immune dans laquelle le système immunitaire s’emballe et attaque ses propres tissus, en particulier la synoviale. Des cellules inflammatoires et des médiateurs comme le TNF et l’IL-6 orchestrent cette réponse, responsable de la douleur et de la dégradation progressive des articulations.
Des facteurs génétiques, tels que certains allèles du HLA-DRB1, et des facteurs environnementaux comme le tabagisme augmentent le risque. Des auto-anticorps, notamment le facteur rhumatoïde et les anti-CCP, sont souvent présents. Un syndrome de Sjögren associé n’est pas rare et favorise la sécheresse des muqueuses, y compris oculaire.
Principaux symptômes
Les signes typiques incluent des douleurs articulaires bilatérales, un gonflement et une raideur matinale durant plus de 30 minutes. La fatigue et une sensation fébrile peuvent accompagner les poussées. Sans traitement adapté, l’inflammation chronique abîme progressivement les articulations et peut ouvrir la porte à des atteintes extra-articulaires, notamment au niveau des yeux.
Symptômes oculaires de la polyarthrite rhumatoïde
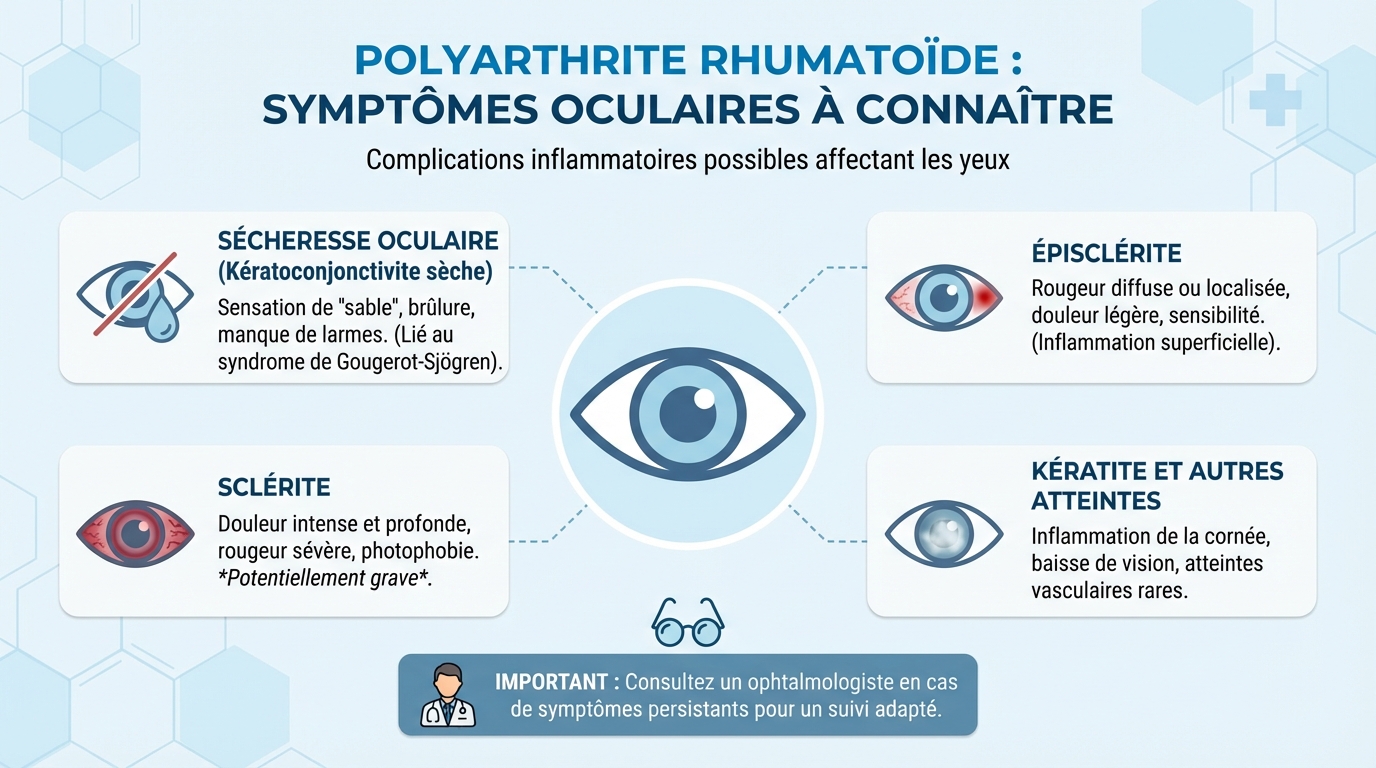
Les yeux peuvent réagir à l’inflammation générale comme les articulations. Le tableau le plus fréquent est la sécheresse oculaire, due à une production diminuée ou une évaporation excessive des larmes. Cela entraîne gêne, vision fluctuante et irritations répétées. La polyarthrite rhumatoïde peut aussi déclencher des inflammations des couches superficielles ou profondes de l’œil.
On observe des rougeurs, une douleur parfois intense, une photophobie et une sensation de corps étranger. Une baisse d’acuité visuelle peut survenir pendant les poussées, signe d’alarme à ne pas négliger. Un examen à la lampe à fente permet de préciser l’atteinte et d’adapter le traitement, souvent en coordination avec le rhumatologue.
Comment reconnaître les atteintes oculaires
Chaque type d’inflammation a ses marqueurs, ce qui aide à réagir au bon moment et à la bonne intensité.
- Sécheresse oculaire : picotements, brûlures, vision floue en fin de journée, gêne au port de lentilles. Les symptômes s’aggravent en milieu climatisé ou devant les écrans.
- Épisclérite : rougeur localisée, douleur modérée, larmoiement. Gêne sensible à la pression mais sans baisse de vision notable.
- Sclérite : douleur profonde irradiant parfois vers la tempe ou la mâchoire, rougeur diffuse violacée, sensibilité à la lumière. Risque d’atteinte visuelle si non traitée rapidement.
- Kératite périphérique ou ulcérations cornéennes : douleur, photophobie marquée, larmoiement, vision brouillée. Urgence médicale pour éviter une fragilisation de la cornée.
- Atteintes plus rares : uvéite antérieure chez certains patients, plus fréquente dans les formes juvéniles que dans la polyarthrite rhumatoïde de l’adulte.
Impact sur la vision et la santé oculaire
La sécheresse chronique altère la qualité de la surface oculaire. Elle favorise les microfissures et les infections, perturbe la stabilité du film lacrymal et génère une vision fluctuante qui fatigue au quotidien. Conduire la nuit, travailler longtemps sur écran ou lire dans un environnement sec devient plus difficile et augmente l’inconfort.
En cas d’inflammation plus profonde, le risque est plus sérieux. Une sclérite non prise en charge peut fragiliser la paroi oculaire. Une kératite périphérique ulcérative expose à un amincissement cornéen et à des cicatrices, avec possible baisse de vision durable. Même si ces complications restent peu fréquentes, elles justifient une vigilance accrue et un accès rapide aux soins.
Certains traitements influencent aussi la santé oculaire. Les corticoïdes locaux, utilisés sur de courtes périodes, soulagent l’inflammation mais nécessitent une surveillance de la pression intraoculaire et de la cataracte. Des antirhumatismaux de fond bien ajustés limitent les poussées générales et, par ricochet, les atteintes oculaires associées.
Conseils de gestion et prévention
Plus la prise en charge est précoce, meilleure est la qualité de vie. Beaucoup de gênes oculaires liées à la polyarthrite rhumatoïde s’apaisent grâce à une routine simple et régulière, associée à un suivi rapproché. L’idée est de protéger la surface de l’œil, calmer l’inflammation et éviter les aggravations.
Un bon contrôle de la maladie générale diminue la fréquence et l’intensité des symptômes visuels. Le plan de traitement doit être partagé entre l’ophtalmologue et le rhumatologue, surtout lors de sclérites ou de kératites actives. Une éducation aux signes d’alerte permet aussi d’agir vite en cas de poussée.









